
“医生,我这个是肿瘤,还是炎症啊?”临床上,颅内非特异性炎性病变极易和颅内肿瘤相混淆,而且近年来颅内非特异性炎性病变的发病率也在逐步升高,这些患者往往辗转于神经内科和神经外科之间,没有得到合适有效的治疗,从而造成了病程迁延不愈,甚至被误诊误治,走了很多弯路。鉴于此,首都医科大学三博脑科医院神经外科、神经内科、影像科、病理科拟开通多学科联合诊疗中心,一站式解决这部分患者诊断和治疗难题。
多种病因引起的颅内炎症
极易与脑肿瘤混淆
“通俗来讲,就是由于病毒、细菌、霉菌和寄生虫等引起的颅内炎症。”首都医科大学三博脑科医院神经外科六病区副主任刘锐表示,颅内非特异性炎性病变多为后天受到某些外界感染或刺激后导致的颅内感染性疾病,如脑膜炎、脑炎、脑脓肿等疾病,临床症状表现为发热、头痛、癫痫抽搐等。
刘锐主任表示,由于影像学上有“同病异像,异病同像”的特点,颅内非特异性炎性病变极易和颅内肿瘤相混淆。对于诊断治疗来说,首先必须明确病灶性质,性质不同治疗策略完全不同。如果是非特异性炎性病变,可以去神经内科行药物治疗;如果是肿瘤,就需要手术并结合放疗、化疗,但如果是对放化疗敏感的肿瘤,也不需手术,直接放疗、化疗就可控制肿瘤。
而在实际临床上,由于近些年颅内非特异性炎性病变的发病率不断增高,这部分患者越来越多,但神经内外科、影像科、病理科之间很多仍在“单兵作战”,导致颅内炎症被误诊为肿瘤,或者肿瘤被误认为炎症的情况也会发生。
“以近期收治的6名患者为例,他们的病灶都位于人最重要的生命中枢脑干上,而从影像学上难以区分到底是非特异性炎性病灶还是肿瘤(见下图),如果此时贸然以炎性病变或者脑肿瘤中的某一种治疗,很可能就会给患者造成不必要的伤害,甚至危及生命。”刘锐主任说道。
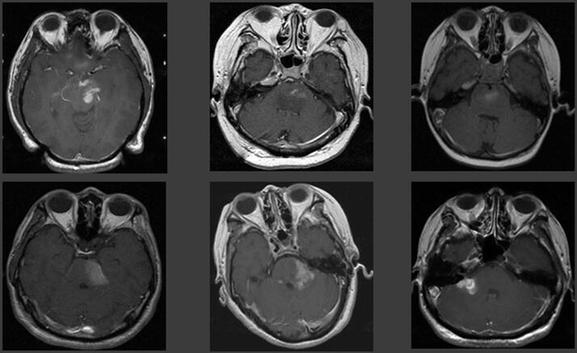
病灶影像学上难以区分是非特异性炎性病灶还是肿瘤
多学科联合门诊+脑立体定向活检
实现精准诊断治疗
因此,首都医科大学三博脑科医院神经内科、神经外科、影像科、病理科将于8月5日(下周一)下午开通多学科联合门诊,集合神经内科在临床诊断方面,影像科在影像诊断方面,病理科在神经病理诊断方面和神经外科在立体定向活检方面的丰富经验,为患者出具联合诊疗意见,院内解决患者的诊断和治疗问题,并负责追踪随访。
首都医科大学三博脑科医院神经外科六病区主任李守巍教授表示,联合门诊的神经内外科、影像科、病理科专家首先会根据患者的症状、体征,现有的化验、影像学检查,做出可靠的联合诊断。如果现有资料不能明确诊断,就会安排患者做微创的脑立体定向病灶活检术,取少量病灶组织,根据病理结果确定最终诊断,再进行进一步治疗。
脑立体定向病灶活检术是一种能够得到病理学最终诊断的微创手术。借助于CT、高场强术中MRI技术、基于代谢影像的多模态功能神经导航等,联合多影像融合技术和三维成像技术引导框架或无框架立体定向行脑穿刺活检术,它的主要功能在于明确颅内深部病变的性质,尤其是适用于脑深部性质不明的微小病灶、弥漫性或多发性病灶和手术风险大而性质不明的颅底肿瘤。这是一项极其微创的手术,手术中开一个很小的切口,通过头皮8mm切口、颅骨3mm的骨孔,将2.5mm的活检针导入颅内病灶组织,从而获得直径1mm、长约1cm的病灶组织送病理学检查,得到最终诊断。
“前面提到的6名患者,因病灶影像学上难以区分是非特异性炎性病灶还是肿瘤,都做了脑立体定向病灶活检术。其中2例为脑胶质瘤,行手术、放疗和化疗;1例为脑转移瘤,行手术切除;1例为淋巴瘤,行化疗、放疗;1例为脱鞘髓疾病,行激素冲击治疗;1例为结核瘤,也就是颅内炎症,行抗结核治疗。因为有了病理学诊断,这些患者都得到了有效治疗,避免了误诊误治。”李守巍教授表示,神经外科六病区每年开展立体定向活检手术100余例,利用工作站多模态影像学选取病变靶点技术已经非常成熟。
据了解,颅内非特异性炎性病变多学科联合门诊从8月5日(下周一)开始,时间为每周一下午 13:00-16:00,同时每周将送出一个价值千元的专家联合义诊号。首都医科大学三博脑科医院神经外科六病区李守巍教授、刘锐副主任,神经内科王梦阳主任,影像科朱明旺主任,病理科齐雪玲主任将为颅内非特异性炎性病变患者联合会诊,运用不同学科的专长联合进行治疗,为患者提供最为合适、有效的治疗方案。(孔令栓)
